Wysokie ciśnienie krwi lub nadciśnienie to siła, z jaką krew wywiera na ściany tętnic podczas przepływu przez nie. Jeśli dana osoba ma wysokie ciśnienie krwi, ściany tętnic są poddawane zbyt dużemu ciśnieniu.
Pomiar ciśnienia krwi

Mięśnie serca stale pompują krew co sekundę. Krew o niskim poziomie tlenu przepływa do płuc, gdzie uzupełniane są zapasy tlenu. Krew bogata w tlen jest pompowana przez serce po całym organizmie w celu dostarczenia jej do mięśni i komórek narządów. Pompowanie krwi wytwarza ciśnienie – ciśnienie krwi.
Kiedy mierzymy ciśnienie krwi, mierzymy dwa rodzaje ciśnienia:
- Ciśnienie skurczowe- ciśnienie krwi w momencie skurczu serca, czyli w momencie maksymalnej siły ucisku.
- Ciśnienie rozkurczowe– ciśnienie krwi pomiędzy uderzeniami serca, gdy mięsień sercowy jest rozluźniony.
Pierwsze cyfry oznaczają ciśnienie skurczowe, a kolejne niższe cyfry oznaczają ciśnienie rozkurczowe. Skrót „mm Hg. sztuka. "oznacza „milimetry słupa rtęci".
Co to jest wysokie ciśnienie krwi?
Ciśnienie powyżej 140/90 mm Hg. uważane za wysokie ciśnienie krwi lub nadciśnienie. Ciśnienie krwi dzieli się na pięć kategorii:
- Niedociśnienie– niskie ciśnienie krwi, przy ciśnieniu skurczowym poniżej 90 mm Hg, rozkurczowym poniżej 60 mm Hg.
- Normalne ciśnienie krwi. Ciśnienie skurczowe 90-119 mm Hg. i rozkurczowe 60-79 mm Hg.
- Stan przednadciśnieniowy. Ciśnienie skurczowe 120-139 mm Hg. i rozkurczowe 80-89 mm Hg.
- Nadciśnienie stopnia 1.Ciśnienie skurczowe wynosi 140–159 mm Hg, a ciśnienie rozkurczowe 90–99 mm Hg.
- Nadciśnienie 2 stopnie.Ciśnienie skurczowe przekracza 160 mmHg. i rozkurczowe powyżej 100 mm Hg.
Objawy wysokiego ciśnienia krwi
Większość osób z wysokim ciśnieniem krwi nie odczuwa żadnych objawów, dopóki ciśnienie krwi nie osiągnie 180/110 mmHg. Sztuka. Objawy wysokiego ciśnienia krwi zazwyczaj obejmują:
- Ból głowy, który może utrzymywać się przez kilka dni.
- Nudności - uczucie dyskomfortu w jamie brzusznej z chęcią wymiotowania.
- Wymioty są rzadkie.
- Zawroty głowy.
- Niewyraźne lub podwójne widzenie (diplopia).
- Krwotok z nosa.
- Nieprzyjemne odczucia w okolicy serca lub bardzo mocne bicie serca.
- Skrócenie oddechu, uduszenie.
Każdy, kto doświadcza takich objawów, powinien natychmiast zgłosić się do lekarza.
U dzieci z wysokim ciśnieniem krwi mogą występować następujące objawy:
- Ból głowy;
- Zmęczenie;
- Rozmazany obraz;
- Porażenie Bella to niemożność kontrolowania mięśni po jednej stronie twarzy.
Osoby, u których zdiagnozowano nadciśnienie, powinny regularnie kontrolować swoje ciśnienie krwi. Nawet jeśli Twoje ciśnienie krwi jest w normie, powinieneś je sprawdzać co najmniej raz na pięć lat, a jeśli występują inne czynniki, częściej.
Przyczyny wysokiego ciśnienia krwi
Pierwotne nadciśnienie tętnicze – przyczyna wysokiego ciśnienia krwi jest nieznana.
Wtórne wysokie ciśnienie krwi ma przyczynę, taką jak choroba nerek, lub jest związane z konkretnym lekiem przyjmowanym przez pacjenta.
Chociaż ustalenie przyczyn nadciśnienia tętniczego jest trudne, istnieją pewne czynniki, które powodują rozwój tej choroby. Oto niektóre przyczyny wysokiego ciśnienia krwi:
- Wiek. Im starsza osoba, tym większe ryzyko rozwoju nadciśnienia tętniczego.
- Dziedziczność. Jeśli masz bliskich krewnych cierpiących na nadciśnienie, jesteś w grupie wysokiego ryzyka rozwoju tej choroby.
- Temperatura powietrza. Wartości skurczowego i rozkurczowego ciśnienia krwi różnią się w zależności od pory roku i temperatury powietrza. Ciśnienie krwi spada, gdy powietrze jest ciepłe, i wzrasta, gdy jest zimne.
- Etniczne pochodzenie. U osób pochodzących z Afryki lub Azji Południowej ryzyko wystąpienia nadciśnienia tętniczego jest wyższe w porównaniu z osobami pochodzenia kaukaskiego lub indiańskiego (rdzennymi mieszkańcami obu Ameryk).
- Otyłość/nadwaga.Osoby otyłe są bardziej narażone na rozwój nadciśnienia tętniczego w porównaniu z osobami o prawidłowej wadze.
- Podłoga. Wysokie ciśnienie krwi występuje częściej u mężczyzn niż u kobiet. Jednak po 60. roku życia zarówno mężczyźni, jak i kobiety są narażeni na takie samo ryzyko. U kobiet w wieku 18–59 lat częściej występują oznaki i objawy choroby.
- Brak aktywności fizycznej. Brak ruchu i siedzący tryb życia zwiększają ryzyko rozwoju nadciśnienia tętniczego.
- Palenie. Palenie powoduje zwężenie naczyń krwionośnych, co prowadzi do wzrostu ciśnienia krwi. Palenie zmniejsza również poziom tlenu we krwi; dlatego serce zaczyna pracować szybciej, powodując w ten sposób wzrost ciśnienia krwi.
- Spożycie alkoholu. Osoby pijące regularnie mają wysokie skurczowe ciśnienie krwi.
- Wysokie spożycie soli. Osoby jedzące mało soli mają niższe ciśnienie krwi.
- Wysoko-tłuszczowa dieta.Dietetycy podkreślają, że problemem nie jest ilość spożywanego tłuszczu, ale jego rodzaj. Tłuszcze pochodzące z roślin, takich jak awokado, orzechy, oliwa z oliwek itp. , oraz kwasy omega są zdrowe, natomiast tłuszcze nasycone pochodzenia zwierzęcego, a także tłuszcze trans są szkodliwe.
- Stres psychiczny. Stres może mieć poważny wpływ na ciśnienie krwi.
- Cukrzyca. Osoby chore na cukrzycę są w grupie wysokiego ryzyka rozwoju nadciśnienia tętniczego. Wśród osób chorych na cukrzycę hiperglikemia (wysoki poziom cukru we krwi) jest czynnikiem ryzyka nadciśnienia.
- Łuszczyca. Wiąże się to z dużym ryzykiem rozwoju nadciśnienia tętniczego i cukrzycy. Łuszczyca jest chorobą immunologiczną, która powoduje pojawianie się na skórze czerwonych, łuszczących się plam.
- Ciąża. Kobiety w ciąży są bardziej narażone na rozwój nadciśnienia. Jest to częsty problem medyczny, z którym borykają się kobiety w czasie ciąży. Większość krajów dzieli nadciśnienie podczas ciąży na cztery kategorie:
- Przewlekłe nadciśnienie;
- Stan przedrzucawkowy – rzucawka;
- Przewlekłe nadciśnienie tętnicze;
- Nadciśnienie ciążowe.
Diagnostyka nadciśnienia tętniczego
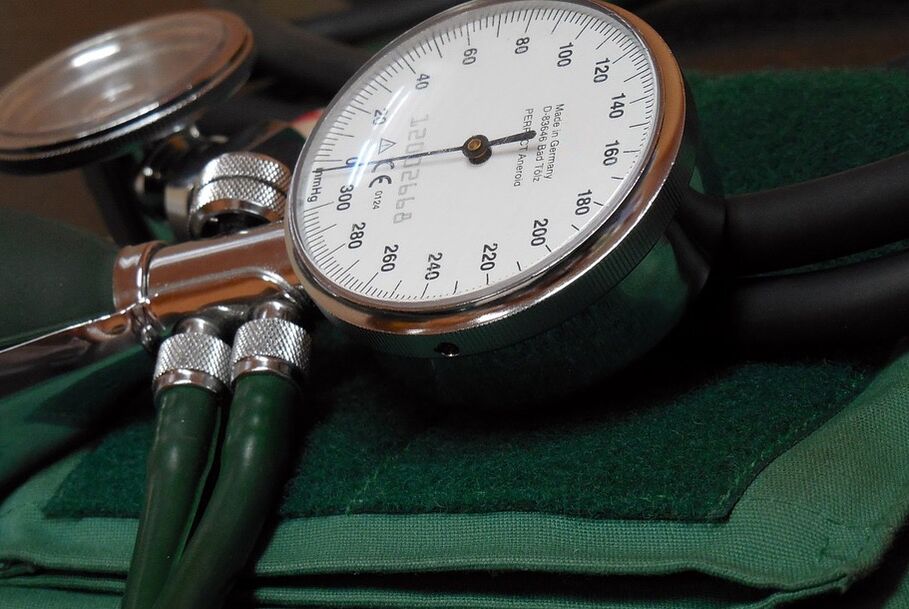
Większość ludzi używa sfigmomanometru (monitor ciśnienia krwi) do pomiaru ciśnienia krwi. Urządzenie to składa się z nadmuchiwanego mankietu zakładanego na ramię. Nadmuchanie mankietu ogranicza przepływ krwi. Tonometr może być rtęciowy lub mechaniczny.
Pielęgniarka lub lekarz słucha tętna za pomocą stetoskopu na tętnicy ramiennej w łokciu i powoli zwalnia mankiet ciśnieniowy. Gdy ciśnienie w mankiecie spadnie, rozlegnie się dźwięk. Ciśnienie w miejscu, w którym pojawia się dźwięk, rejestruje się jako skurczowe ciśnienie krwi. Gdy dźwięk zaniknie, w tym miejscu rejestrowane jest ciśnienie rozkurczowe krwi.
Wraz z rozwojem nowych technologii ludzie mogą teraz monitorować swoje ciśnienie krwi w domu.
Samo ciśnienie krwi nie wystarczy, aby zdiagnozować pacjenta z nadciśnieniem. Ciśnienie krwi może zmieniać się w ciągu dnia. Wizyta u lekarza, stres lub jedzenie mogą tymczasowo wpłynąć na odczyty ciśnienia krwi, dlatego mogą być potrzebne trzy oddzielne odczyty w ciągu tygodnia.
Lekarz może również zlecić dodatkowe badania w celu zdiagnozowania wysokiego ciśnienia krwi:
- Analiza moczu i krwi– Na główne przyczyny nadciśnienia tętniczego może mieć wpływ cholesterol, wysoki poziom potasu, poziom cukru we krwi, infekcje, choroby nerek itp. Białko lub krew w moczu mogą wskazywać na chorobę nerek. Wysoki poziom glukozy we krwi może wskazywać na cukrzycę.
- Próba stresu– częściej stosowany u pacjentów z nadciśnieniem granicznym. Obejmuje rower treningowy lub bieżnię stacjonarną. Test wysiłkowy ocenia reakcję układu sercowo-naczyniowego na zwiększoną aktywność fizyczną. Lekarz monitoruje aktywność elektryczną serca, a także ciśnienie krwi pacjenta podczas wysiłku fizycznego. Test wysiłkowy czasami ujawnia problemy, które nie są oczywiste, gdy dana osoba odpoczywa.
- EKG(elektrokardiogram) jest badaniem aktywności elektrycznej serca. EKG stosuje się u pacjentów z wysokim ryzykiem chorób układu krążenia, takich jak nadciśnienie i wysoki poziom cholesterolu. EKG może ujawnić zmiany wskazujące na chorobę wieńcową lub pogrubienie ściany serca.
- Monitorowanie Holtera– pacjent nosi przenośny aparat EKG przez 24 godziny.
- Echokardiografiato metoda wykorzystująca fale ultradźwiękowe i pokazująca pracę serca. Lekarz może stwierdzić pogrubienie ściany serca, wadliwe zastawki serca, zakrzepy krwi i nadmiar płynu wokół serca.
Leczenie wysokiego ciśnienia krwi
Lekarz może coś zasugerowaćzmiany stylu życiajeśli ciśnienie krwi pacjenta jest tylko nieznacznie podwyższone, a ryzyko rozwoju chorób układu krążenia jest niskie.
Jeżeli ciśnienie krwi pacjenta jest umiarkowanie wysokie, a lekarze uważają, że ryzyko rozwoju chorób układu krążenia jest większe niż 20%, wówczas pacjentowi zostanie podjęte leczenie i porada dotycząca zmiany stylu życia.
Jeżeli ciśnienie krwi będzie wyższe niż 180/110 mm Hg, lekarz skieruje pacjenta do specjalisty (kardiologa).
Zmiany w stylu życia mogą pomóc w obniżeniu wysokiego ciśnienia krwi, ale przed samodzielnym wprowadzeniem jakichkolwiek drastycznych zmian należy zawsze porozmawiać z lekarzem.
- Regularny program ćwiczeńmoże być pomocny w obniżaniu ciśnienia krwi. Ćwiczenia trwające od 30 do 60 minut pięć dni w tygodniu mogą obniżyć ciśnienie krwi o 4 do 9 mmHg. Sztuka. Jeśli rozpoczniesz program ćwiczeń, poczujesz poprawę w ciągu dwóch do trzech tygodni. Ćwiczenia należy jednak wykonywać z uwzględnieniem potrzeb i stanu zdrowia pacjenta. Sekretem sukcesu jest regularność.
- Zmniejsz spożycie alkoholu.Niektóre badania wskazują, że alkohol obniża ciśnienie krwi, inne zaś wręcz przeciwnie. W małych ilościach napoje alkoholowe mogą obniżyć ciśnienie krwi. Jeśli jednak pijesz za dużo i stale, poziom ciśnienia krwi może wzrosnąć.
- Zdrowe odżywianie.Należy jeść więcej owoców i warzyw, dobrej jakości nierafinowanych węglowodanów, olejów roślinnych i kwasów tłuszczowych omega-3. Unikaj przetworów mięsnych (kiełbaski, kiełbaski).
- Zmniejsz spożycie soli (sodu).Nawet umiarkowane zmniejszenie spożycia sodu może obniżyć ciśnienie krwi o 2 do 8 mmHg.
- Tracić na wadze.Umiarkowana utrata masy ciała może mieć znaczący wpływ na obniżenie wysokiego ciśnienia krwi. Osiągnięcie idealnej masy ciała wymaga ćwiczeń, zdrowej diety i odpowiedniej ilości snu.
- Zmniejsz spożycie kofeiny.Istnieje wiele badań wskazujących, że kofeina wpływa na ciśnienie krwi. Nawykowe spożywanie kawy nie wiązało się ze zwiększonym ryzykiem nadciśnienia u kobiet, chociaż stwierdzono związek ze spożyciem napojów energetyzujących i coli. Kofeina i tauryna zawarte w napojach energetycznych odpowiadają za zwiększenie ciśnienia krwi i tętna.
- Metody relaksacyjne.Naukowcy odkryli, że relaksacja może poprawić leczenie nadciśnienia u osób starszych.
- Marzenie.Bezsenność może zwiększać ryzyko wystąpienia nadciśnienia tętniczego.
Leki stosowane w leczeniu nadciśnienia
Obecnie stosuje się kilka leków przeciwnadciśnieniowych. Niektórzy pacjenci mogą potrzebować kombinacji różnych leków, aby skutecznie kontrolować wysokie ciśnienie krwi.
Najpopularniejsze leki stosowane w leczeniu nadciśnienia to:
Inhibitory ACE(enzym konwertujący angiotensynę) blokują działanie niektórych hormonów, takich jak angiotensyna II, które regulują ciśnienie krwi. Angiotensyna II powoduje zwężenie tętnic i zwiększa objętość krwi, co prowadzi do wzrostu ciśnienia krwi. Hamując działanie angiotensyny II, inhibitory ACE pomagają zmniejszyć objętość krwi, a także rozszerzyć tętnice, co powoduje spadek ciśnienia krwi.
Inhibitorów ACE nie powinny przyjmować osoby z chorobami serca i nerek oraz kobiety w ciąży. U pacjentów przyjmujących inhibitory ACE należy regularnie wykonywać badania krwi.
Inhibitory ACE mogą powodować działania niepożądane, które zwykle ustępują po kilku dniach:
- Zawroty głowy;
- Zmęczenie;
- Ból głowy;
- Uporczywy suchy kaszel.
Blokery kanałów wapniowych.
Blokery kanałów wapniowych (CCB) między innymi zmniejszają ilość wapnia w naczyniach krwionośnych. Spadek wapnia powoduje rozluźnienie mięśni gładkich naczyń, co prowadzi do rozszerzenia naczyń (poszerzenia tętnic). Jeśli tętnice staną się szersze, ciśnienie krwi spadnie.
Pacjenci z chorobami układu krążenia i wątroby nie powinni przyjmować blokerów kanału wapniowego.
CCB mogą powodować działania niepożądane, które zwykle ustępują po kilku dniach:
- Zaczerwienienie skóry, zwykle na policzkach i szyi;
- Ból głowy;
- Obrzęk (obrzęk) – obrzęk kostek, nóg i rzadziej brzucha;
- Zawroty głowy;
- Zmęczenie;
- Wysypka.
Pacjenci przyjmujący blokery kanału wapniowego powinni unikać spożywania grejpfrutów.
Diuretyki tiazydowe.
Tiazydowe leki moczopędne działają na nerki i pomagają organizmowi pozbyć się sodu i wody, co prowadzi do zmniejszenia objętości krwi i obniżenia ciśnienia krwi.
Tiazydowe leki moczopędne mogą powodować następujące działania niepożądane, z których część może się utrzymywać:
- Hipokaliemia– niskie stężenie potasu we krwi, które może wpływać na czynność nerek i serca.
- Zaburzona tolerancja glukozy– zwiększone ryzyko zachorowania na cukrzycę.
- Impotencja(zaburzenia erekcji) – działanie niepożądane ustępuje po odstawieniu leku.
Pacjenci przyjmujący tiazydowe leki moczopędne powinni regularnie poddawać się badaniom krwi i moczu w celu monitorowania stężenia cukru i potasu.
Beta-blokery.
Beta-adrenolityki były kiedyś bardzo szeroko stosowane w leczeniu nadciśnienia, mają jednak wiele skutków ubocznych i obecnie są zwykle stosowane, gdy inne metody leczenia zawiodły. Beta-blokery spowalniają tętno, a także zmniejszają siłę mięśnia sercowego, co prowadzi do obniżenia ciśnienia krwi.
Beta-blokery mogą powodować następujące skutki uboczne:
- Zmęczenie;
- Zimne dłonie i stopy;
- Powolne bicie serca;
- Mdłości;
- Biegunka;
- Niespokojny sen, koszmary.
Inhibitory reniny.
Reninajest enzymem wytwarzanym w nerkach. Renina bierze udział w wytwarzaniu w organizmie substancji zwanej angiotensyną I. Angiotensyna I przekształca się w hormon angiotensynę II, który zwęża naczynia krwionośne. Inhibitor reniny blokuje wytwarzanie angiotensyny I, przez co spada poziom angiotensyny I i angiotensyny II. Powoduje to rozszerzenie naczyń krwionośnych, co prowadzi do obniżenia ciśnienia krwi. Ponieważ jest to lek stosunkowo nowy, jego zastosowanie i dawkowanie u pacjentów z nadciśnieniem tętniczym wciąż jest przedmiotem ustaleń.
Inhibitor reniny może powodować następujące skutki uboczne:
- Biegunka;
- Zawroty głowy;
- Objawy grypy;
- Zmęczenie;
- Kaszel.
Naukowcy uważają, że inhibitora reniny nie należy stosować u pacjentów, u których występował obrzęk naczynioruchowy (obrzęk tkanki podskórnej).
Powikłania wysokiego ciśnienia krwi
Jeśli nadciśnienie nie jest leczone, może uszkodzić naczynia krwionośne i ważne narządy. Stopień uszkodzenia zależy od dwóch czynników: ciężkości nadciśnienia i czasu jego trwania.
Możliwe powikłania nadciśnienia:
- Udar– przepływ krwi do mózgu zostaje zakłócony, gdy tętnica mózgowa zostaje zablokowana lub pęknięta, a komórki mózgowe obumierają.
- Zawał serca– mięsień sercowy obumiera z powodu upośledzenia dopływu krwi.
- Niewydolność serca– Serce ma trudności z pompowaniem wystarczającej ilości krwi, aby zaspokoić potrzeby całego organizmu.
- Tworzenie się skrzepów krwi, co może powodować poważne komplikacje.
- Tętniak– „obrzęk" ścian żył, tętnic lub serca. Ściany są osłabione, co może prowadzić do pęknięcia.
- Choroby nerek– Nadciśnienie często uszkadza małe naczynia krwionośne w nerkach, powodując upośledzenie ich funkcji i może wystąpić niewydolność nerek.
- Retinopatia nadciśnieniowa– Nadciśnienie może powodować pogrubienie, zwężenie lub pęknięcie naczyń krwionośnych w oczach, co może prowadzić do utraty wzroku.
- Syndrom metablicznyto zaburzenie metaboliczne organizmu, obejmujące przyrost masy ciała, niski poziom HDL (dobrego cholesterolu) we krwi, nadciśnienie i wysoki poziom insuliny. Jeśli pacjent ma nadciśnienie, znacznie zwiększa to ryzyko rozwoju cukrzycy, udaru mózgu i chorób układu krążenia.
- Upośledzenie funkcji poznawczychi problemy z pamięcią.





















